Hérnia de disco: causas, sintomas e tratamentos eficazes
Você sabia que 97% das pessoas que sofrem de hérnia de disco conseguem se tratar sem precisar de cirurgia na coluna? Impressionante, não é? Além disso, 13% das consultas médicas estão relacionadas a dores na coluna vertebral, mostrando o quanto esse problema é comum.
Falando em números, 15% da população mundial enfrenta a hérnia de disco, enquanto 70% dos brasileiros com mais de 40 anos sofrem com algum tipo de problema na coluna. E aqui está uma curiosidade preocupante: as dores nas costas são a terceira principal causa de aposentadoria precoce e o segundo motivo mais frequente de licença no trabalho, só perdendo para doenças cardíacas.
No Brasil, mais de 6 milhões de pessoas sofrem com a hérnia de disco. E quem mais sofre? Na maioria dos casos são os adultos de 25 a 45 anos.
Mas afinal, o que é hérnia de disco
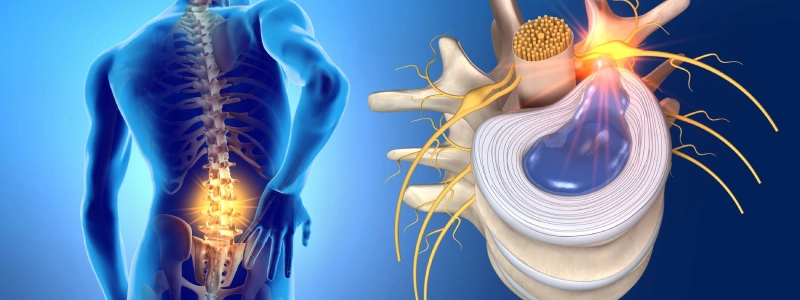
A hérnia de disco é quando o líquido interno do disco intervertebral, nomeado como núcleo pulposo, extravasa. Isso ocorre quando há uma lesão na camada externa do disco, ou seja, a estrutura responsável por amortecer as vértebras, saiu do seu lugar e esse deslocamento de disco pode comprimir nervos da região e causar dor intensa. Esse deslocamento pode ser causado por trauma, excesso de peso, envelhecimento ou fatores genéticos.
Quando esse fenômeno ocorre em pequenas proporções, chamamos de protusão discal. Se a lesão no anel fibroso que mantém o núcleo for grande, o líquido contido no núcleo poderá sair para o meio externo e, quando isso acontece, o disco intervertebral poderá diminuir de volume, achatando-se. Por isso, chamamos de hérnia de disco.
As hérnias de disco são classificadas em três tipos principais:
- Protrusas: O disco se alarga e a base fica mais larga que seu diâmetro original, mantendo o líquido gelatinoso no centro. As paredes do disco podem pressionar áreas sensíveis, causando dor e incapacidade.
- Extrusas: O anel fibroso se rompe, e o núcleo pulposo sai por uma fissura na membrana, perdendo o contato com o disco interno. É uma condição frequente que afeta os discos como amortecedores da coluna.
- Sequestradas: O líquido gelatinoso atravessa a parede do disco e migra para o canal medular, provocando inflamação, compressão contínua e uma dor intensa, chamada de dor química.
O que são os discos intervertebrais
Os discos intervertebrais estão dispostos em toda a extensão da coluna (cervical, torácica e lombar), separando as vértebras. As principais funções são amortecimento de carga e mobilidade da coluna.
Sua lesão é mais frequente na coluna lombar e cervical, sendo caracterizada como uma das patologias que mais causam dores nas costas e mudanças na sensibilidade para coxa, pernas e pés. A localização mais comum da hérnia de disco lombar é no disco que fica entre a quarta e quinta vértebra lombar (L4/L5) e no disco que fica entre a quinta vértebra e o sacro (L5/S1).
Logo após os primeiros sintomas de dor, os músculos que protegem a coluna ficam fracos e atrofiados. Por este motivo é importante consultar e investigar sobre as dores, pois apenas repouso e medicamento não serão eficazes e a dor pode voltar.
A maioria das hérnias de disco tende a cicatrizar e ser reabsorvida naturalmente ao longo do tempo, com a duração desse processo variando de algumas semanas a meses, dependendo do paciente. No entanto, em alguns casos, a reabsorção pode ser mais demorada ou o disco pode calcificar, resultando em sintomas persistentes.
Principais causas de hérnia de disco
Estima-se que 80% da população já teve ou terá hérnia de disco ao longo da vida. Isso porque após os 20 anos de idade o processo de degeneração dos discos intervertebrais começa a progredir lentamente, e à medida que o disco degenera, ele se “desidrata”, causando fragilidade na sua estrutura e maior suscetibilidade a ruptura e herniação.
Contudo, conforme visto anteriormente, é possível desenvolver hérnia de disco através de traumas, como batidas ou lesões, e esforço excessivo. Existem outros fatores que podem contribuir para o surgimento das hérnias de disco, como:
- Fumar;
- Inclinar e girar o tronco frequentemente;
- Permanecer sentado ou em pé por muito tempo, principalmente no trabalho;
- Ação de levantar, empurrar e puxar objetos frequentemente;
- Movimentos repetitivos;
- Trabalho que provoca vibrações no corpo;
- Trabalhar dirigindo;
- Fatores psicológicos e psicossociais.
Principais agravantes
Alguns hábitos e posturas podem agravar ou favorecer o surgimento da hérnia de disco, mesmo que o principal fator de desgaste esteja relacionado ao envelhecimento. Veja os principais:
- Má postura, como ficar em pé sem alinhamento corporal;
- Sentar sem apoiar a lombar, sobrecarrega a coluna;
- A falta de exercício físico, especialmente de fortalecimento do CORE, contribui para a instabilidade e desgaste;
- Movimentação insuficiente desidrata os discos intervertebrais, favorecendo instabilidade e hérnias;
- Carregar ou levantar muito peso incorretamente também acelera o desgaste.
Por estes motivos, é importante usar técnicas corretas para proteger a coluna, como forma de aliviar e proteger ela de eventuais patologias, desconfortos e problemas.
Sintomas de hérnia de disco
Se a hérnia de disco estiver em uma localização onde não exerça pressão sobre o nervo ciático, é possível que ela permaneça assintomática. Apesar disso, os principais sintomas são classificados e variados, de acordo com cada região da coluna. Tipos de hérnia de disco:
Hérnia de disco cervical
- dor no pescoço;
- dor na escápula (asa);
- dor no ombro e no braço;
- formigamento e dormência no braço e na mão;
- fraqueza do braço e da mão.
Hérnia de disco torácica
- dor no meio das costas;
- dor irradiada para as costelas;
- formigamento na região das costelas;
- fraqueza das pernas (compressão da medula espinhal).
Hérnia de disco lombar
- dor na coluna lombar (parte inferior da coluna);
- dor na nádega, coxa, perna e pé;
- cãibras na perna;
- formigamento e dormência na perna e pé;
- fraqueza da perna e pé;
- perda de controle esfincteriano (urina e fezes).
Em termos gerais, os principais sintomas são
- Dor nas costas há mais de três meses;
- Coluna torta quando entra em crise;
- Dor noturna que piora durante o sono e que permanece ao acordar;
- Dor que piora ao ficar em pé com a perna estendida;
- Bastante dificuldade para ficar sentado por mais de 10 minutos;
- Redução de força em uma das pernas ou nas duas;
- Impossibilidade de ficar de ponta de pé com uma das pernas;
- Dor, formigamento ou dormência nos membros;
- Dificuldades extremas para segurar a urina;
- Redução do rendimento e desânimo para a realização de atividades rotineiras;
- Dores de cabeça associadas a dores na nuca e que se prolongam para os ombros;
- Dificuldades para se locomover, levantar algum objeto e até mesmo perda de força.
Diagnóstico
Sofrer com dores não é normal. É por isso que se você sentir qualquer um desses sintomas, é essencial consultar com um especialista, para fazer o correto diagnóstico e tratamento, podendo observar se o caso é grave e de qual tipo.
O diagnóstico de hérnia de disco se faz com um ortopedista especialista em coluna, o qual observa o histórico do paciente, as características dos sintomas e o resultado do exame físico feito durante a consulta, onde o médico especialista busca reproduzir sintomas da compressão neural, além de testar funções neurológicas.
As manobras mais utilizadas são os testes de elevação do membro inferior (ou Lasègue) para compressões lombares e de Spurling para compressões cervicais.
Para auxiliar nesse processo, também são solicitados exames de imagem, como radiografia e ressonância magnética. No caso da tomografia, ela só é necessária para avaliar calcificação no disco. Em algumas situações clínicas específicas pode ser indicado eletroneuromiografia, exame que avalia condução nervosa dos braços e pernas.
Tratamento
Cerca de 90% dos casos de hérnia de disco podem melhorar sem a necessidade de cirurgia, apenas com tratamento clínico orientado por um especialista em coluna.
Para aliviar a dor nos primeiros dias, os pacientes com hérnia de disco devem ficar em repouso relativo e recomenda-se o uso de analgésicos, anti-inflamatórios e, em alguns casos, opióides, corticosteróides e anticonvulsivantes, receitados pelo médico na consulta.
Após a fase aguda, a reabilitação com técnicas de fortalecimento muscular e estabilização postural é essencial.
Este tratamento pode incluir fisioterapia, exercícios direcionais e fortalecimento muscular. A fisioterapia ajuda no alívio da dor e na recuperação muscular, enquanto infiltrações podem proporcionar alívio rápido da dor e evitar cirurgia em alguns casos.
A maioria das hérnias cicatriza naturalmente ao longo de semanas ou meses, embora a degeneração do disco seja irreversível. A cirurgia de hérnia de disco é indicada em apenas 10% dos casos, especialmente se os sintomas não melhorarem ou se houver piora neurológica.
Prevenção
Para prevenir a hérnia de disco, é essencial corrigir a má postura com o auxílio de um fisioterapeuta, que pode orientar exercícios de fisioterapia, RPG e fortalecimento. A prática regular de atividades físicas também ajuda a evitar crises e novas hérnias.
Caminhadas, natação, Pilates, yoga e academia são recomendados, evitando atividade física de alto impacto que possa sobrecarregar os discos.
Hérnia de disco tem cura, por isso, se você sofre ou já sofreu de dores nas costas, não negligencie o cuidado com sua coluna. Busque apoio especializado e mantenha um estilo de vida ativo e saudável!

Deixe uma resposta
Want to join the discussion?Feel free to contribute!